痤瘡桿菌毛囊炎是一種常見的皮膚問題,很多人一開始會以為只是普通痘痘,但其實背後可能藏著細菌感染的問題。我自己以前就曾經輕忽過,結果越來越嚴重,後來才搞懂是痤瘡桿菌在作怪。這篇文章會用最簡單的方式,帶你全面了解痤瘡桿菌毛囊炎,從症狀、成因到治療,一步一步拆解。
快速导览
先說說為什麼這個主題重要?因為很多人誤以為痤瘡桿菌毛囊炎只是小問題,隨便買藥膏擦擦就好,但其實如果處理不當,可能會導致反覆發作甚至留疤。根據台灣皮膚科醫學會的資料,毛囊炎是門診中常見的求診原因之一,尤其青春期後還是頻繁發作的人,更應該注意。
什麼是痤瘡桿菌毛囊炎?
痤瘡桿菌毛囊炎,簡單來說就是一種由痤瘡桿菌(學名 Cutibacterium acnes)引起的毛囊發炎問題。痤瘡桿菌本來就存在於我們的皮膚上,屬於正常菌叢的一部分,但在某些情況下,比如皮脂分泌過多或毛囊堵塞,它就會過度繁殖,導致發炎反應。
這種細菌特別喜歡毛囊的環境,因為那裡有豐富的皮脂作為養分。當痤瘡桿菌大量增生時,會分解皮脂產生游離脂肪酸,這些物質會刺激毛囊壁,引起紅腫、化膿等症狀。痤瘡桿菌毛囊炎好發於臉部、胸部、背部等皮脂腺豐富的部位,但其實全身都可能出現。
我記得第一次聽到醫生診斷時,還以為是什麼罕見病,後來才知道這其實很普遍。根據衛生福利部的統計,台灣約有15-20%的成年人曾受痤瘡相關問題困擾,其中不少是痤瘡桿菌毛囊炎。
痤瘡桿菌的角色
痤瘡桿菌是一種厭氧菌,意思是它不太需要氧氣就能生存,這解釋了為什麼它容易在堵塞的毛囊裡繁殖。它不是壞菌,平時還能幫助維持皮膚酸鹼平衡,但一旦失控就成了麻煩製造者。
有趣的是,痤瘡桿菌毛囊炎和一般青春痘有點像,但通常更深層、更持久。如果你發現痘痘反覆在同個地方出現,而且按下去會痛,那可能就是痤瘡桿菌毛囊炎的信號。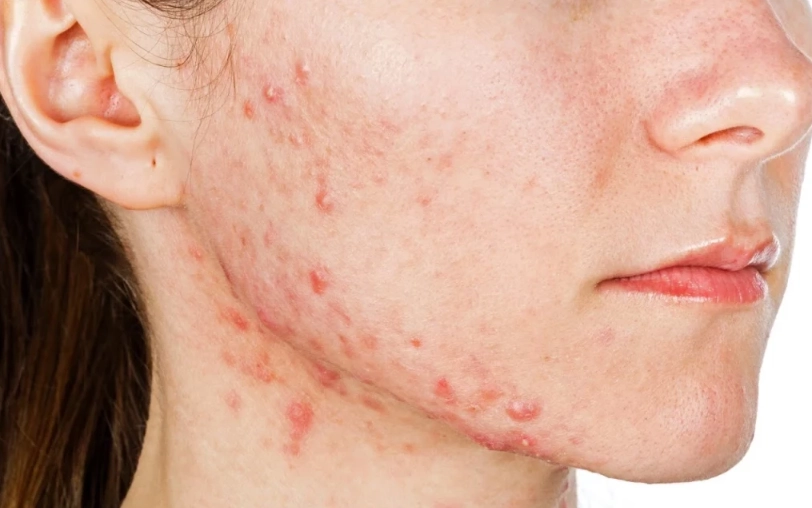
痤瘡桿菌毛囊炎的症狀有哪些?
症狀這種事,每個人表現可能不太一樣,但常見的跡象包括紅腫、疼痛、化膿性丘疹等。以下列出幾個典型症狀,你可以對照看看:
- 紅色丘疹或膿疱:這是最明顯的特徵,看起來像一顆顆凸起的紅點,中間可能有白色或黃色的膿頭。
- 疼痛或觸痛:按壓時會感到疼痛,不像普通痘痘可能只是有點癢。
- 反覆發作:痤瘡桿菌毛囊炎容易在同個區域一再出現,因為細菌可能潛伏在毛囊深處。
- 可能伴隨發熱:如果感染較嚴重,局部皮膚可能感覺溫熱。
我自己的經驗是,最初以為是壓力痘,但後來發現這些痘痘特別難消,而且好了又長,這才警覺不對勁。如果你有類似情況,建議及早諮詢醫生,因為痤瘡桿菌毛囊炎如果拖久了,可能導致色素沉澱或疤痕。
根據台灣皮膚科醫學會的說明,診斷痤瘡桿菌毛囊炎通常需要臨床評估,有時還會做細菌培養來確認。你可以參考他們的官方網站獲取更多專業資訊。
如何區分痤瘡桿菌毛囊炎和其他皮膚問題?
這點很重要,因為很多人會搞混。比如,普通痘痘可能只是皮脂堵塞,而痤瘡桿菌毛囊炎則有明確的細菌感染成分。另一個常見的混淆是毛囊炎和其他類型如真菌性毛囊炎,後者通常更癢且分布較廣。
簡單的區分方法是:痤瘡桿菌毛囊炎往往集中在皮脂腺豐富區,且對抗生素治療反應較好。但最好還是讓醫生判斷,別自己亂用藥。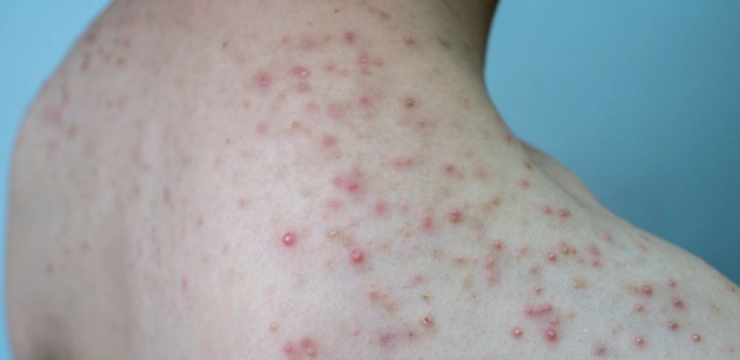
為什麼會得痤瘡桿菌毛囊炎?
成因這部分,其實是多因素造成的。痤瘡桿菌毛囊炎不是單一原因引起,而是多種條件湊在一起才爆發。主要因素包括皮脂過度分泌、毛囊堵塞、細菌過度生長,以及個人體質等。
皮脂分泌旺盛是常見導火線,尤其青春期、壓力大或荷爾蒙變化時,皮脂腺會特別活躍。這為痤瘡桿菌提供了完美的繁殖環境。另外,毛囊堵塞可能因為角質代謝異常或使用油性護膚品而加劇。
我發現很多人忽略生活習慣的影響,比如經常戴口罩或穿緊身衣,這些會增加局部摩擦和濕度,促進細菌生長。衛生福利部的資料也提到,台灣潮濕氣候可能讓問題更嚴重,建議保持皮膚乾爽。
風險因素一覽
誰比較容易中招?以下列出高風險群體:
- 青少年和年輕成人:荷爾蒙變化大,皮脂分泌旺。
- 油性皮膚者:天生皮脂多,細菌食物充足。
- 常使用油性化妝品或防曬品的人:這些產品可能堵塞毛孔。
- 免疫力較差者:比如糖尿病患者,皮膚抵抗力較低。
- 有家族史的人:遺傳可能扮演一定角色。
說實話,我以前總以為只有年輕人才會這樣,但後來發現成年人也不少見,尤其壓力大的上班族。痤瘡桿菌毛囊炎真的不分年齡,所以別輕忽。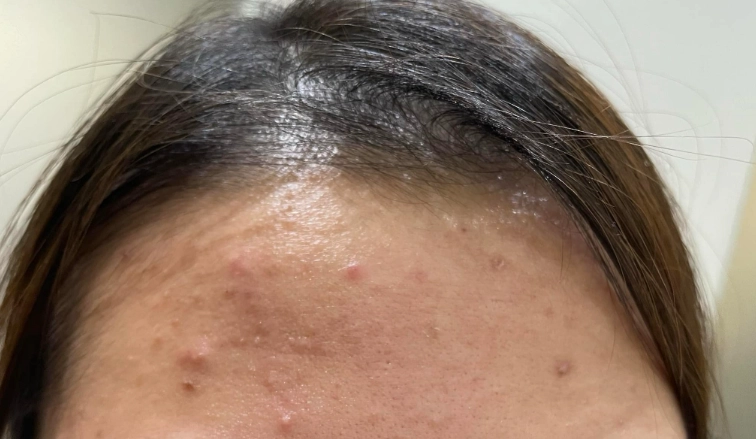
診斷痤瘡桿菌毛囊炎的方法
診斷這塊,通常醫生會先問病史和檢查皮膚外觀。如果症狀典型,可能不需要進一步檢查,但對於反覆發作或治療無效的案例,醫生可能會建議細菌培養或皮膚切片。
細菌培養可以確認是不是痤瘡桿菌作怪,並測試抗生素敏感性,這對選擇治療方案很有幫助。皮膚切片則能排除其他問題,如皮膚癌或自體免疫疾病。
我建議就診時詳細描述症狀,比如發作頻率、部位、有沒有伴隨其他不適。這樣醫生能更準確判斷。根據衛生福利部國民健康署的建議,定期皮膚檢查有助早期發現問題,你可以參考官方網站了解預防措施。
自我檢查的注意事項
雖然自我檢查不能替代專業診斷,但你可以注意一些警訊,比如痘痘是否持續超過兩週、是否疼痛加劇等。如果懷疑是痤瘡桿菌毛囊炎,別亂擠壓,以免感染擴散。
擠痘痘這習慣真的很糟,我曾經手癢擠過,結果留下疤痕,後悔莫及。痤瘡桿菌毛囊炎如果處理不當,可能導致更深的發炎,所以耐心點。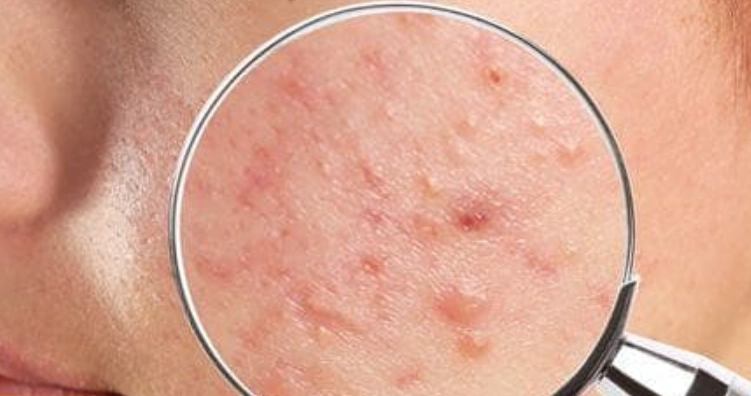
治療痤瘡桿菌毛囊炎的各種方法
治療這部分,方法很多元,從外用藥到口服藥都有。選擇哪種取決於嚴重程度和個人情況。一般來說,輕度痤瘡桿菌毛囊炎可以用外用抗生素或消炎藥,中度以上可能需口服藥物。
以下是常見治療選項的比較表格,幫助你快速了解:
| 治療類型 | 常見藥物或方法 | 優點 | 缺點 | 適用情況 |
|---|---|---|---|---|
| 外用抗生素 | 克林達黴素、紅黴素藥膏 | 直接作用、副作用小 | 可能抗藥性、對深層無效 | 輕度痤瘡桿菌毛囊炎 |
| 口服抗生素 | 四環黴素、強力黴素 | 全身性作用、效果較強 | 可能腸胃不適、光敏感 | 中度至重度案例 |
| 維生素A酸衍生物 | 外用A酸、口服異維A酸 | 調節角質、減少堵塞 | 乾燥、懷孕禁用 | 頑固型痤瘡桿菌毛囊炎 |
| 光療 | 藍光、紅光治療 | 非侵入性、少副作用 | 需多次療程、費用高 | 輔助治療或輕度案例 |
| 生活調整 | 清潔、飲食控制 | 無副作用、長期有益 | 效果慢、需持之以恆 | 所有程度,作為基礎 |
我自己試過外用藥和口服藥,老實說,口服藥效果快但副作用明顯,那陣子皮膚超乾,還得避曬。所以現在我更注重預防,後面會分享實用技巧。
痤瘡桿菌毛囊炎的治療最好個別化,因為每個人反應不同。台灣皮膚科醫學會的治療指南建議,輕度案例可先試外用藥,如果無效再升級。別自行停藥,否則容易復發。
抗生素抗藥性的問題
這點是近年熱點,因為濫用抗生素導致痤瘡桿菌產生抗藥性,讓治療變難。根據研究,台灣約有20-30%的痤瘡桿菌對常見抗生素有抗性,所以醫生現在更強調組合療法。
比如,合用外用A酸和抗生素,可以減少抗藥風險。我認為這趨勢很重要,選擇治療時要問醫生是否考慮抗藥性問題。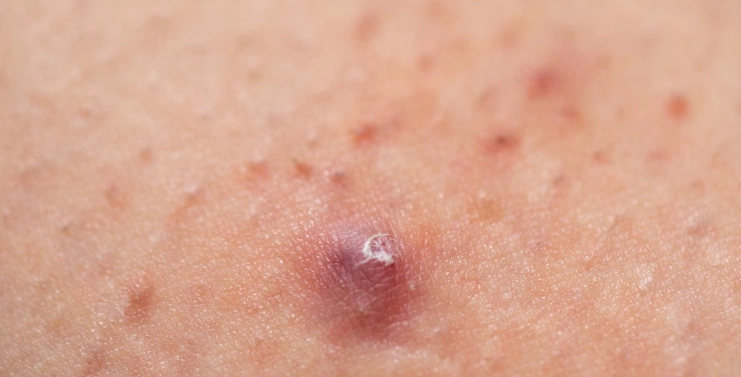
預防與日常護理技巧
預防勝於治療,這句話對痤瘡桿菌毛囊炎特別適用。日常護理做得好,能大幅降低發作機率。重點包括保持皮膚清潔、避免刺激、調整飲食等。
清潔方面,建議使用溫和潔面產品,每天洗臉兩次,但別過度清潔以免破壞皮脂膜。選擇無油、非致痘的護膚品,並定期更換毛巾和枕套。
飲食部分,雖然證據不一,但高糖、高脂食物可能加劇發炎。我自己的經驗是,少吃油炸後痘痘有改善。另外,壓力管理也很重要,因為壓力會刺激皮脂分泌。
以下是實用護理清單,你可以試試:
- 每天溫和清潔皮膚,避免用力搓揉。
- 使用水性化妝品,減少毛孔堵塞風險。
- 保持衣物寬鬆,減少摩擦。
- 定期運動促進血液循環,但運動後要清潔。
- 充足睡眠,幫助皮膚修復。
說真的,護理這塊最容易被忽略,但長期下來差很多。痤瘡桿菌毛囊炎不是一兩天能解決,需要耐心。
環境因素的影響
台灣潮濕天氣可能讓皮膚問題惡化,建議使用除濕機或吸油面紙控制油光。另外,空氣污染也可能刺激皮膚,外出後記得清潔。
衛生福利部的健康促進資料提到,環境衛生意識提升有助預防皮膚病,這點我滿認同的。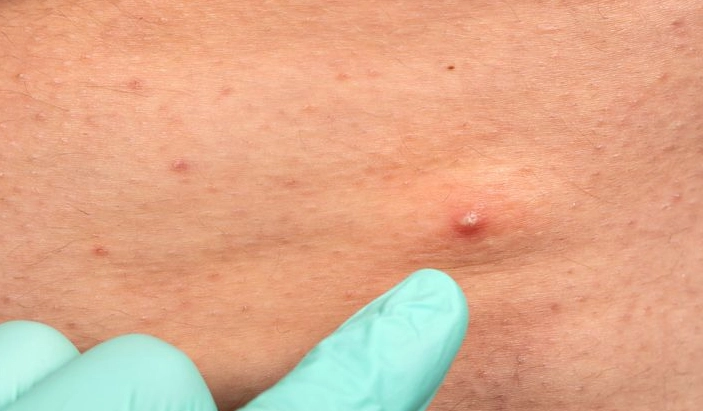
常見問題解答
這些問題都是我被問過或自己遇過的,希望幫到你。如果還有疑問,最好諮詢專業醫生。
個人經驗與最後提醒
老實說,對抗痤瘡桿菌毛囊炎是一段漫長旅程。我曾經因為急著想好,試過偏方結果更糟,後來才學會耐心配合治療。現在我定期追蹤,皮膚穩定多了。
最大的心得是:別輕信網路偏方,也別自己當醫生。痤瘡桿菌毛囊炎雖然煩人,但透過正確知識和行動,絕對可以改善。
總之,痤瘡桿菌毛囊炎是一種需要綜合處理的皮膚問題。從了解症狀、成因到選擇治療,每一步都重要。記得,早期行動能減少後患,如果你有疑慮,趕快去找皮膚科醫生吧!
這篇文章參考了台灣皮膚科醫學會和衛生福利部的權威資料,確保資訊準確。希望它能成為你的實用指南,助你遠離痤瘡桿菌毛囊炎的困擾。
















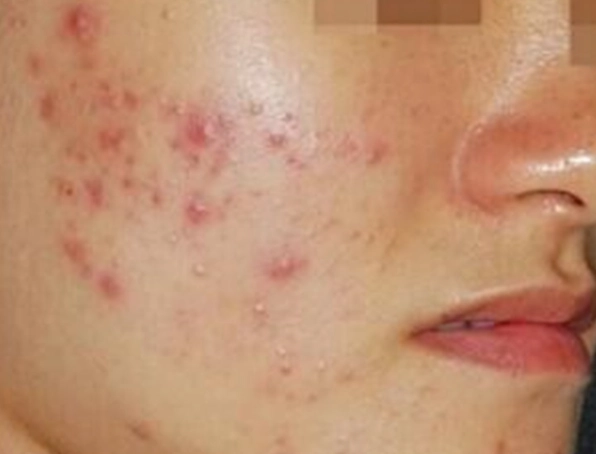








分享您的體驗